日本では夫婦5.5組に1組が不妊に悩んでいるといわれている(国立社会保障・人口問題研究所「2015年社会保障・人口問題基本調査」)。また、その原因の半数近くが男性にあり、しかも、そのうち約8割が「元気な精子が少ない」からだという。「射精できているから大丈夫」というのは大間違い。妊活を考えるなら、まずは精子について正しく学ぶべし!

男性不妊の主な原因は「元気な精子がつくれない」
日本産婦人科学会の調査によると、2019年の出生数86万5239人のうち体外受精などで生まれた子どもは6万598人、約14人に1人は不妊治療の結果誕生していることになる。もっとも体外受精も顕微受精も、治療のために主に医療機関を受診するのは女性。極端な話、男性は精子さえ提供すれば済むため、原因は女性側にあると思い込んでいる男性もいるようだ。
しかし、長らく男性不妊の治療にあたってきた「泌尿器と男性不妊クリニック」の寺井一隆院長は「WHO(世界保健機関)が1996年に行った不妊症原因調査では、原因が女性のみにあるのが41%、男性のみが24%、男女共が24%、原因不明が11%という結果が出ました。つまり、不妊の原因の半数は男性にあるんですよ」と話す。
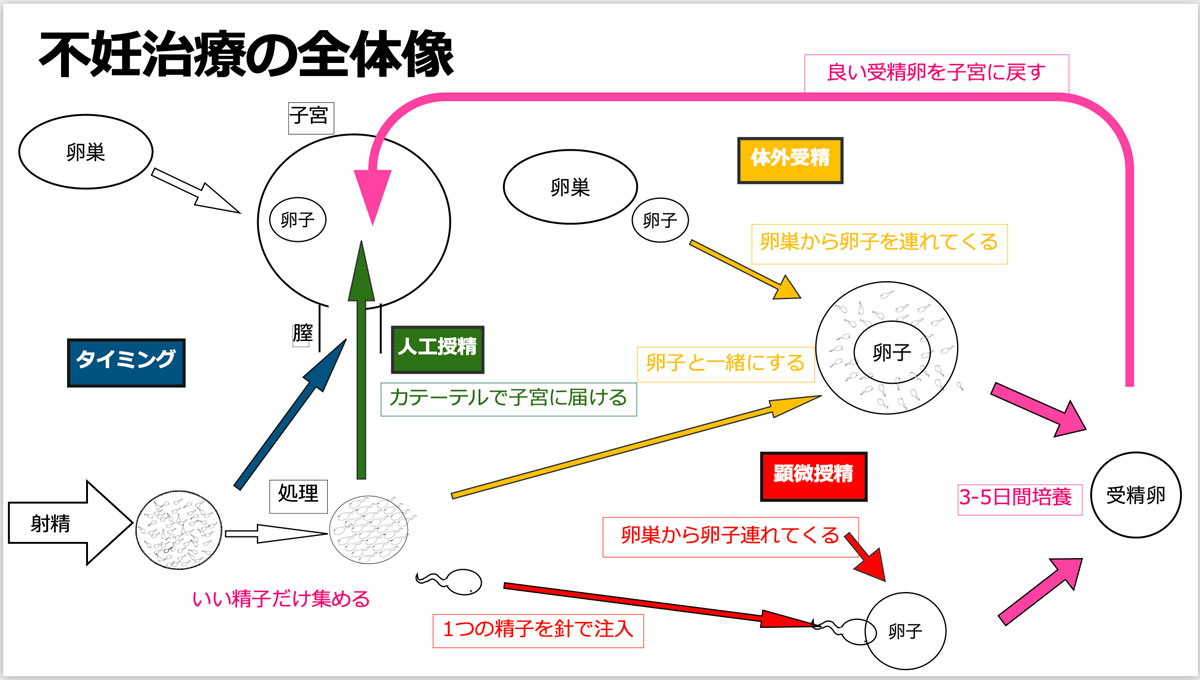
不妊治療は、まずは人工授精からスタートし、精子と卵子を体外で受精させる体外受精、ひとつの精子を卵子と受精させる顕微授精に移行するのが一般的(ケースによっては、最初から体外受精や顕微授精になることもある)。女性の場合、卵子を育てるためにホルモン注射を打つことから始まって、卵巣から卵子を取り出す、受精卵を子宮に戻すなどで通院回数が多い。それに対して男性は、精液さえ提出すれば体外受精ができてしまうので、女性に比べ医療機関の受診が圧倒的に少ない。
男性不妊の原因は、勃起不全や射精障害といった「性機能障害」、精子が通る道がふさがって精液中に精子が出てこない「閉塞性精路障害」、そして、元気な精子がうまくつくれない「造精機能障害」の大きく3つにわけられる。なかでも男性不妊の原因の8割を占めるといわれているのが、精液中の精子の濃度が低下する乏精子症や精液中に精子が存在しない無精子症、精子の運動率が低下する精子無力症といった「造精機能障害」だ。
「精巣を、精子をつくる工場に例えるなら、必要なのは正確なオーダーと正しい設計図、良い環境、できた製品を輸送する経路です。製品に不具合が生じた場合、まず必要なのは工場を調べ、原因を探ること。なので、当院をはじめ男性不妊外来では、精液から精子の数や運動率を、触診や超音波で精巣の状態を、そして、血液検査によって精子をつくるためのホルモンの状態をと、原因を究明することから始めます」
精巣に静脈瘤がある精索静脈瘤が見つかれば手術などで根治を目指し、ホルモン数値が低ければホルモン補充療法を試みるなど、原因がわかれば、それに適した治療法を行うというわけだ。
「ただし、困ったことに、造精機能障害の半分は特発性、つまり原因が不明なのです」
精子の数量や運動率は変動が激しい
そもそも精子の状態は変化が激しく、数量や運動率がいつも一定なわけではない。精子の数が、1600万個/mlより少ない乏精子症と診断された患者が、翌月の検査では問題がなかったというケースもあるという。そのため、一度の検査で「精子に問題がある」「精子は元気だから大丈夫」と決めつけず、何度か検査を実施することが重要になる。

医療機関を受診するのが難しい場合は、簡易キットを用いて、自分で精子をチェックするのも手。「TENGAメンズルーペ」は、専用の計量カップに精液を採取し、光学約550倍のボールレンズがついたルーペで精子の状態をチェックできる。専用アプリを活用すれば詳細な解析も可能だ。¥1,650(TENGAヘルスケア TEL:0800-111-5072)
「良質な精子がつくれない要因はいくつか考えられます。ひとつは、活性酸素の増加。活性酸素は免疫機能を高める大切な物質ですが、増え過ぎると体の細胞を酸化させるだけでなく、精子のDNAにもダメージを与えると言われているんですよ。ふたつ目は、精巣を長時間温度の高い環境におくこと。発熱によって精子の質が下がることが知られていますが、膝の上にパソコンを置いて作業するなども、精巣が熱を持ちやすいので要注意です。また、禁欲期間が長いと、精液は濃くなるものの、精子の数は減少し、運動率が低くなるというデータもあります」
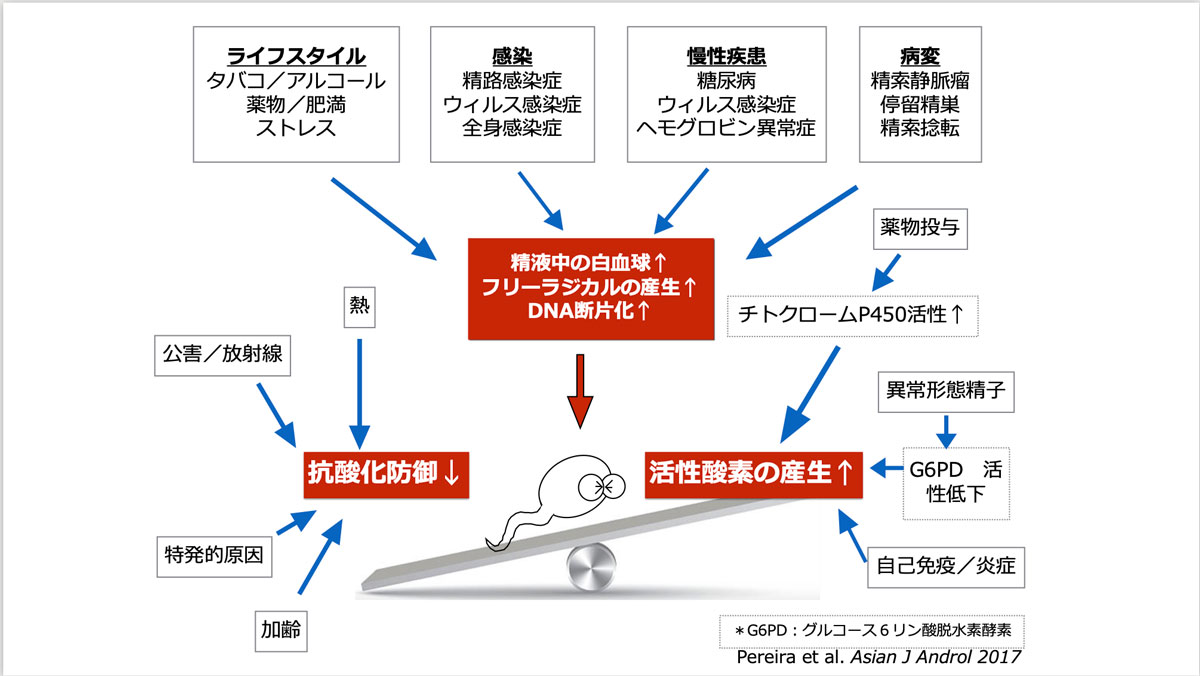
ライフスタイルや環境、病変、薬物投与など、さまざまな理由で活性酸素の産生が促進されたり、精液中の白血球が上昇したりすると、精子がダメージを受けてしまう。結果、精子の数量が少ない、動きが悪いなど男性不妊を引き起こすことに。
そのほか、加齢によるテストステロンの減少や心理的ストレス、普段服用している薬が原因になる場合もあるそうだ。
「多くの患者さんを診てきましたが、この方の原因はこれと限定するのは難しく、さまざまな要因が関係しているケースが大半ですね。ですから、可能な限りネガティブファクターを無くすことが重要だと思います」
後編では、ネガティブファクターを取り除き、元気な精子をつくるためのノウハウをレクチャーしてもらおう。
寺井一隆/Kazutaka Terai
2002年順天堂大学医学部卒業後、同大学泌尿器科で研修医を務め、2010年同大学大学院卒業。2010年4月同大学泌尿器科助教、2013年外来医長。2015年帝京大学講師、2018年獨協医科大学埼玉医療センターリプロダクションセンター講師、2019年杉山産婦人科での勤務を経て、2022年5月、「泌尿器と男性不妊クリニック」を開業。全国で100名弱しかいない男性不妊に精通している泌尿器科医のひとりとして、講演会やマスメディアでも活躍。
【関連記事】
■その不調、男性ホルモン減少が原因かも!? 40代から知っておきたい「男の更年期障害」とは
■正しく対処すれば恐れるに足りず!? 男の更年期障害への対応策とは
■放っておくとメタボや動脈硬化に!? 男性更年期障害の気になる症状とは



























